こんにちは!この記事では、転倒原因の代表的な10個の考え方や対策をお伝えします。
✔この記事で学べる事
・転倒予防の基礎
・転倒リスクの代表的な要因
目次
転倒する要因は?
生まれてから誰しも一度は経験しているもの、それが“転倒“です。子供の頃は転倒しても平気だったものが、高齢になれば身の危険となります。特に、転倒による骨折が原因で要介護状態となることは珍しい事ではなくなっています。そのため、転倒予防は誰もが必要となるものです。
まずは、どのような原因で転倒しやすいかを知っておく必要があります。転倒には様々な原因が複雑に絡みあっているため、どれが当てはまるかを評価し、対策を考えていく必要があります。転倒に関する項目の中でも代表的なベスト10をお伝えします。
| 危険因子 | 相対危険度 |
| 筋力低下 | 4.4 |
| 転倒歴 | 3.0 |
| 歩行障害 | 2.9 |
| バランス障害 | 2.9 |
| 補助具の使用 | 2.6 |
| 視覚障害 | 2.5 |
| 関節炎 | 2.4 |
| ADL障害 | 2.3 |
| 抑うつ | 2.2 |
| 認知機能障害 | 1.8 |
| 年齢80歳以上 | 1.7 |
上表の引用文献:武藤芳照ら 転倒予防白書2019 日本医事新報社 P96-100
上の表では、転倒に関して主に影響しているものを挙げました。年齢は対策が出来ないのでそれ以外の10個の項目を考えてみます。
1.筋力低下について
筋力の中でも特に下肢筋力の低下を予防することが重要です。
握力による筋力の年齢的変化は、20歳代を基準に70歳では男女ともに30%低下します。一方で膝関節の伸展筋力では、60歳で男性が48%、女性が55%の低下を示すとされ、上肢よりも下肢の筋力低下が目立ちます。
引用:樋口由美ら 予防と産業の理学療法 南江堂 2020年3月10日発行 p22一部抜粋
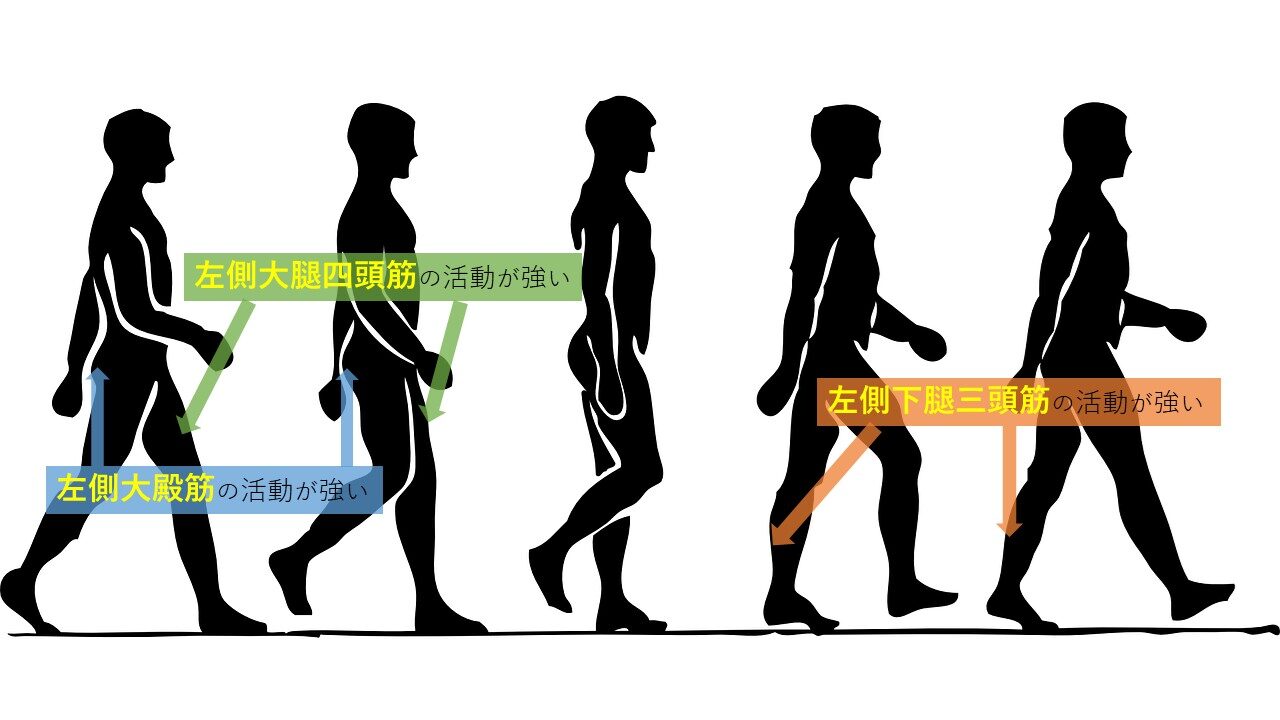
転倒に関して重要な筋肉を3つ紹介します。これらが筋力低下した時に現れる症状は筋肉ごとで異なるのでざっくりとでも把握しておきましょう。
大殿筋
大殿筋は、立脚初期(踵接地)~荷重応答期(足底がつき反対側の足が浮く手前)に活動が最大となります。筋力低下が起こると、骨盤の保持が困難となり前方へ傾斜することで、円背姿勢となります。重心が前方になるという事だけでも姿勢の崩れから転倒リスクとなります。
大腿四頭筋
大腿四頭筋も、大殿筋と同じくして立脚初期~荷重応答期に主に活動が最大になります。筋力低下が起こると、膝折れや膝屈曲位歩行などの現象が観察されます。膝折れは直接転倒にもつながることもあるので注意が必要です。
下腿三頭筋
下腿三頭筋は、立脚中期の中間~立脚後期の中間で主に活動が最大となります。筋力低下が起こると、歩幅の延長困難や歩行速度の低下(または上昇できない)といった所見がみられます。歩行速度の変化が難しい場合は、人の多い場所やまたぎ動作など応用歩行の際の転倒リスクとなります。
2つのオススメトレーニング
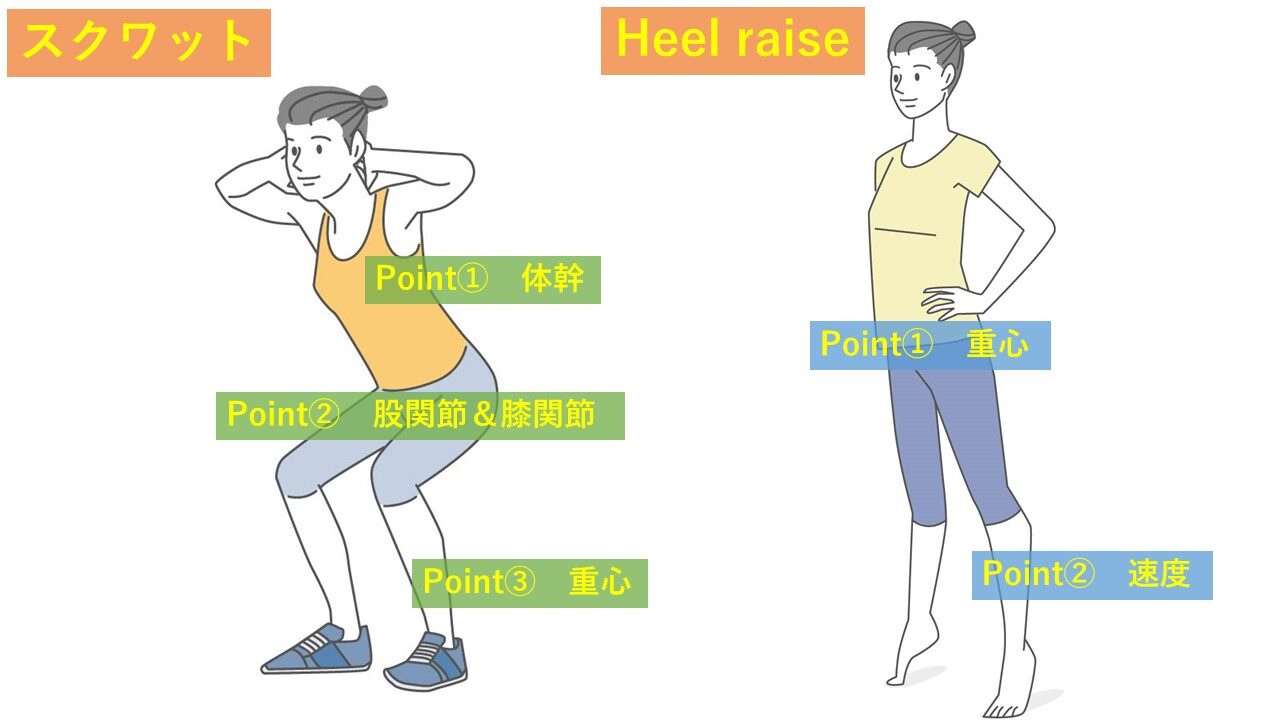
・スクワット運動
大腿四頭筋・大殿筋の筋力トレーニングです。
Point①円背にならないようにすること。
Point②股関節と膝関節を同時に屈曲して、同時に伸展すること。
Point③重心の位置は少し前方の母趾球あたりに乗せること。
股関節・膝関節の屈伸を同時に行うことで短関節筋を使用しやすくスムースな筋肉の使い方となります。よくあるのが、体を起こす際、膝が完全に伸びた後に体を起こす動作になりやすいです。大殿筋の活動には何度も言いますが同時が大事です。
・Heel raise(踵上げ運動)
下腿三頭筋の筋力トレーニングです。Pointは重心の位置と速度です。まず始めに重心の位置をつま先の方へ移動します。そのままゆっくりと踵を最大まで持ち上げます。その後、重心をつま先に残したまま踵をゆっくりと着地させます。勢いよく踵を下ろさないように注意が必要です。
負荷量は、
回数:10回
スクワット動作:5秒かけて下り、5秒かけて上げる
踵上げ運動:3秒かけて上げ、3秒かけて下ろす
方法をおススメします。
一般的には、回数を徐々に増やして負荷量を調節することが多いです。しかし、筋力トレーニングは習慣化できる事が一番の強みであり、回数の増加は面倒な気持ちを生む原因にもなります。そのため回数は10回と固定します。その代わり、上げ下げの秒数で負荷量をコントロールします。
開始時は、上記の秒数で行い10回終わった際に足に疲労感があれば秒数を減らし、楽であれば徐々に秒数を増やします。回数が10回という固定は心理的な面倒な気持ちを減らすと思われます。
伝えるべき運動に関しての注意点
- 体調の悪さを感じている時は運動は控える
- 実施している時に、関節やその他部位に痛みがある場合は中止して様子を見る
- 「少ししんどくなりそう」程度の負荷で行い無理はしない
- 水分摂取を忘れないように行う
- 糖尿病が既往にある方は低血糖予防のため食前と空腹時を避ける
- 心疾患が既往にある方は疲労感に注意、特に夜間のしんどさにつながらない程度にする
2.転倒歴について
転倒歴とは、過去の転倒経験の事です。転倒歴に関して聞くべきことは大きく3つあります。
- 転倒した日時
- 転倒した場所
- 転倒した状況
この3つを知ることで転倒の状況把握と今後の対策が考察できます。しかし、対象者の中には認知機能低下により転倒歴が聴取できない場合もあります。その場合は、家族や介護保険利用中であればケアマネージャーなどの協力を得て、可能な範囲で聴取します。
日時・場所・状況の聞き方や応用の仕方の詳細は以下の記事をご参照下さい。また、良ければ転倒歴のチェックツール(使用フリー)も合わせて使ってみて下さい。
3.歩行障害について
歩行障害には、速度、安定性、律動性、左右対称性など、さまざまな要素の障害が含まれる
引用文献:和田直樹 歩行障害の種類と原因疾患 Jpn J Rehabil Med 2018;55;730-734一部抜粋

歩行障害には、上記のようにさまざまな要素が含まれます。また、小脳性の失調性歩行やパーキンソン病の小刻み歩行など疾患特融の歩行状態もこれに含まれます。原因が明らかなものに関しては、原疾患の治療も合わせて行うことになります。
歩行速度の低下の考え方として、低下した事だけが悪いのではなく速度を変化させられないという所に転倒リスクがあります。人の多い場所や不整地、障害物の多い場所では環境に合わせて自然と歩行速度を変化させています。しかし、これが困難になるとイレギュラーな状況や人の多い場所では対応できずに不安定となる可能性が高いです。また、認知機能障害でも歩行速度低下をきたしますが、その詳細は後述します。
4.バランス障害について
バランス障害とは、一般的に言われる【バランスが悪い状態】です。これはどのように評価されているでしょうか?よく使われるものにBerg Balance Scale(以下、BBS)があります。これは、立ち座りや振り返り動作、片脚立ちなど主に立位でのバランス状態の評価です。56点満点で評価され、一般的には45点以下で転倒リスクが高いとされます。以下が、評価項目です。それぞれに0-4点で配点されています。
- 椅子からの立ち上がり(手を使わずに安全に立てるか)
- 立位保持(支えなしで2分間立った状態が可能か)
- 座位保持(支えなしで2分間座った状態が可能か)
- 着座(手を使わずに安全に座れるか)
- 移乗(手を使わずに安全にベッドと車椅子間の移動が可能か)
- 閉眼立位保持(目を閉じて10秒間立った状態が可能か)
- 閉脚立位保持(足を揃え、気を付け姿勢で1分間立った状態が可能か)
- ファンクショナルリーチ(立った状態で手を前方に25cm以上伸ばせるか)
- 拾い上げ(安全に物を拾い上げられるか)
- 振り返り(安全に後ろを振り返ることが可能か)
- 360°方向転換(その場で360°方向転換を安全にすることが可能か)
- 踏み台昇降(前方にある台へ交互に足を8回乗せることが20秒以内で可能か)
- タンデム立位(綱渡りの様に両足を一直線で30秒間保持が可能か)
- 片脚立位(10秒以上保持が可能か)
基本的には理学療法士などの専門職が評価するものですが、仮に自己にて評価しようと思えば上記の項目がざっと出来るかどうかをやってみるのも良いと思います。すべての項目が可能であれば転倒の危険性はかなり低いです。できない項目をチェックし、定期的に評価してみると自身の状態が把握できます。ただし、1人で行う場合は、評価中の転倒に十分注意してください。

理学療法士の視点(評価を深く)
BBSは、合計点数による転倒リスク評価となっています。しかし、実際はどの項目が減点になっているかがポイントとなります。例えば、振り返り動作の項目でふらつきによる減点となる場合は、急に名前を呼ばれて振り返った際に転倒する可能性があります。また、360°方向転換の項目で減点が見られる場合は、トイレに座る時や方向転換で転倒する可能性があります。このように、評価項目と生活の中での実動作を考えて危険な場面にアプローチする必要があります。
検査項目の中に、片脚立位があります。これはBBS以外でもよく使用する評価方法です。片脚立位をさらに考察する際には下の記事も参考にしてみて下さい。
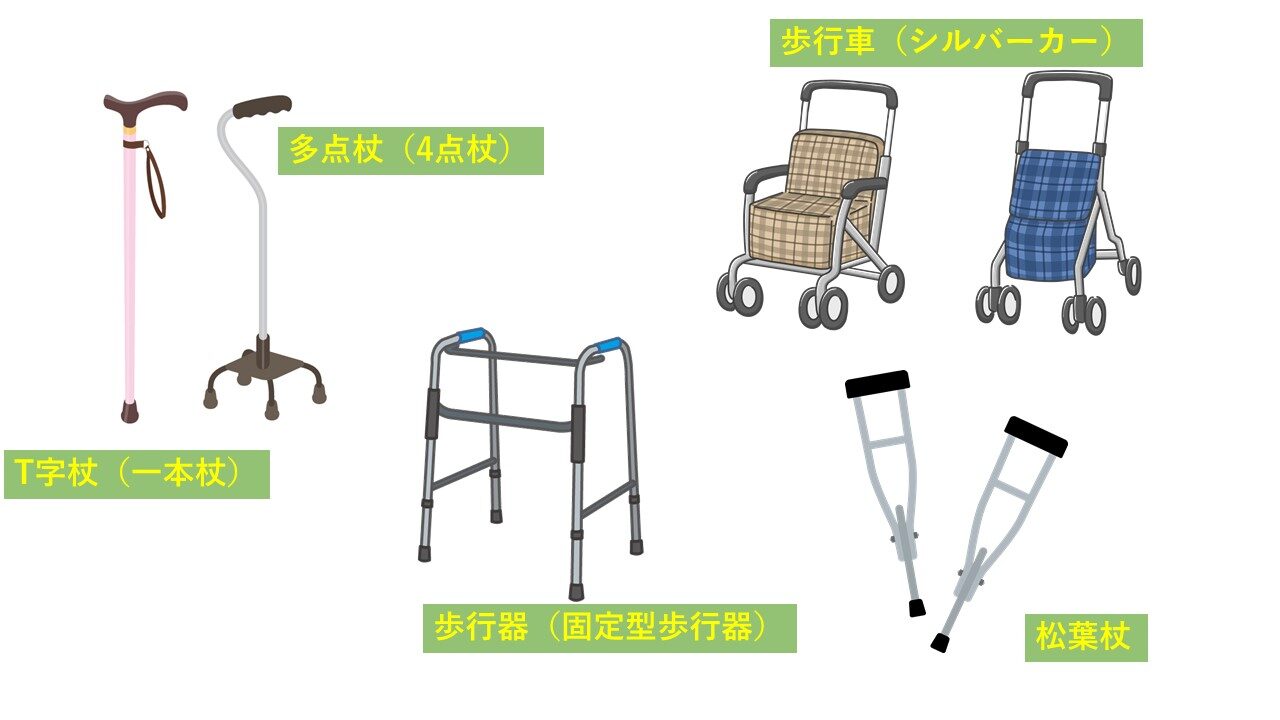
5.補助具の使用について
一本杖や松葉杖、歩行器など歩行に関する補助具は多く存在します。これらの補助具を使用する場合はそもそも何らかの歩行障害がある可能性があります。しかし、実際は一概に歩行補助具の使用有無だけで転倒リスクを高めるとは言い切れないと思っています。
しかし、身体機能に合っていない歩行補助具を使用している場合はリスクが高くなる可能性もあります。屋内であれば使用できる環境が整うことが前提にはなりますが、補助具の種類・大きさ・高さ・使用方法・注意点を理学療法士などの専門家からきちんと説明する必要があります。よく使う歩行補助具と理学療法士の視点から使用の際の注意点をお伝えします。
T字杖(一本杖)
比較的使いやすくどこでも使用できます。しかし、簡易的な作りのため基本的には体重の10-20%程度しか支えられないとされています。いわゆる支えとして使うのではなく、バランスの補助程度で考えておいた方が良いです。
多点杖(4点杖など)
T字杖よりはサイズアップしますが比較的コンパクトな方の補助具です。4つ足など支持基底面が広くなるため安定性は向上します。また、使わない時は自立して立たせておけるのもメリットです。しかし、大きなデメリットとしては、不整地や段差、坂道など4点がしっかり置けない場所ではかえって不安定になる点です。使用場所としての検討が必要です。
松葉杖
支えとしてはかなり有効なため、完全に片脚が免荷の状態にも対応ができます。デメリットとしては、まず扱いがやや難しく高齢者向けではありません。屋外や階段を使用する場合はしっかりと練習が必要です。
歩行車(シルバーカーなど)
安定性があり使用が容易なため対象者は多いです。屋外での使用も可能なため買い物時などに使用する場合もよくありますが高い段差には対応できないことが多いです。デメリットとしては、屋内で使用するには少しスペースを必要とすること。また、設計上体重を支える目的ではないので、しっかりとした支えとしてほしい場合は、他の歩行補助具を検討します。
歩行器(固定型歩行器など)
安定性が良く、支えとしても利用可能です。ややスペースは必要ですが屋内使用も可能です。デメリットとしては、歩行速度が遅くなることです。歩行器にキャスターが付いていないため推進力には乏しいです。屋外よりも屋内での使用の方がメジャーかと思います。
歩行車・歩行器の選択基準や選定方法の詳細は以下の記事をご参照下さい。
6.視覚障害について
視覚障害の中でも多いのが白内障です。失明原因の1位にもなっており全体の1/3を占めます。最大の危険因子は加齢なので完全な予防は難しいとされています。しかし、それ以外での危険因子の報告もあり、それによる予防効果は期待できると思います。以下にその項目を上げます。
- 紫外線
- 放射線
- 喫煙
- 糖尿病
- 副腎皮質ステロイド
- 過剰飲酒
- 肥満
- スタチン
20歳代で屋外就労により常に太陽光被爆を受けた者は、屋内就労者に比べ核白内障のリスクが6倍になる。現在の喫煙者では非喫煙者に比べ、核白内障のリスクが1.4倍、後嚢化白内障が1.43倍増加すると報告している。糖尿病患者の白内障のリスクは非糖尿病患者の約5倍。
引用文献:佐々木洋 白内障の一次予防と二次予防 臨床眼科71巻1号2017年1月P52-60 一部抜粋
理学療法士の視点(色の工夫)
高齢になるにつれ加齢に伴い、視界の中でやや黄色がかったような色合いに見える事があります。これにより、部屋の中で濃淡のない段差などは見えにくく躓いて転倒してしまうことがあります。下図の右側がやや黄色がかった色合いを模擬的に示したものです。転倒予防のためには段差箇所は分かるようなはっきりとした色使いをすると躓きを回避しやすくなります。

7.関節炎について
運動による関節への負担や肥満、加齢、疾患が原因で関節部分に痛みや腫れが生じている状態をいいます。急激な痛みにより、バランスを崩したり力が出しにくくなることで転倒へ至ってしまう可能性があります。疾患の場合は、根本的な治療が優先になります。痛みに合わせて動かないことによる筋力低下は避けるようにトレーニングをしていく事が大切です。
関節炎の中でも変形性関節症は加齢により発症率も上がり、膝関節をはじめ歩行の不安定さにも関わってきます。変形性関節症に関しては、姿勢や筋力により悪化する面もありますが、維持できれば予防も可能です。最終的には、疾患予防が転倒予防にもなります。
8.ADL障害について
ADLとは、Activities of Daily Livingの略で日常生活動作の事を言います。自宅や病院、施設など比較的転倒の多い場所のひとつに、排泄関連(トイレ)があります。トイレ動作は、立ち座り・方向転換・ズボンなどの上げ下げ・長く座るなど比較的多くの課題が含まれています。どの動作に関して、不安ややりにくさがあるのかを把握することがまずは大切です。

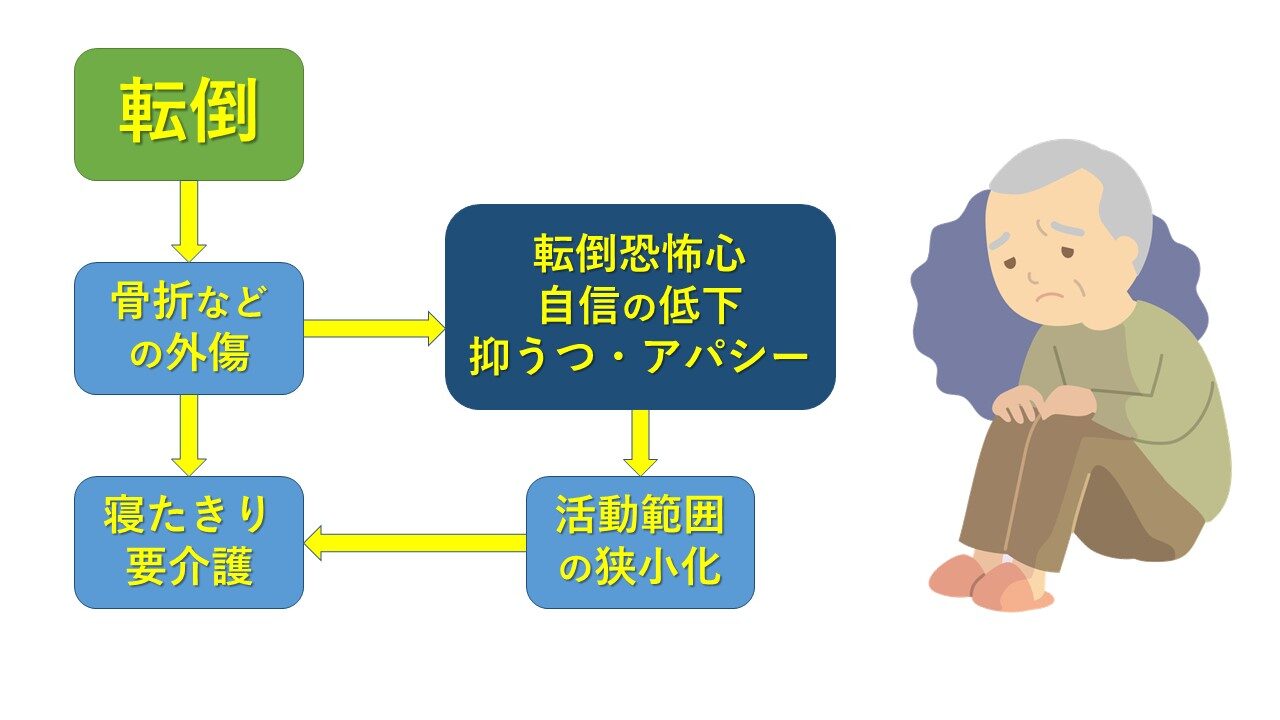
9.抑うつについて
転倒し骨折などの外傷を一度経験してしまうと、再転倒・骨折の恐怖心から抑うつ傾向になる場合があります。それに伴い活動範囲が狭くなり、閉じこもりになります。結果、動かない事による筋力低下などで転倒を繰り返してしまいます。中には、転倒経験がないにも関わらず同年代から転倒に関するネガティブな情報を聞いているうちに活動範囲を狭くさせ同じように転倒リスクを高めてしまうパターンもあります。周囲の人は、心理的に不安な方向が強まらないような声掛けや指導が必要となる場合があります。
10.認知機能障害について
認知症は近年トピックスとして取り上げられ予防の必要性が叫ばれています。そんな認知症となると歩行速度の低下がみられることが多くなります。認知症になると、体性感覚・特殊感覚(特に視界)から入ってくる情報を処理することがゆっくりになります。そのため、歩行速度が速いとそれだけ情報が多く入り処理しきれなくなるため速度を落とすという戦略となります。歩行速度の低下のみでも転倒リスク因子としても考えられます。ひとつの基準は、秒速0.8m以下になるとリスクが高まるというものです。実際の目安でいうと横断歩道を青信号で渡り切れるか?です。その他、認知症高齢者による転倒と関連した行動を紹介します。
- 興奮して動き回る
- 突発的な行動をとる
- 指示に従わず1人で行動する
- 尿意、便意が気になって落ち着かない
- 尿意、便意を感じると突発的にトイレに行こうとする
- 実際はできない行動を自分1人でできると思って行動する
- 車椅子から急に立ち上がったり、歩きだそうとする
- 危険に対して意識せずに行動する
- 車椅子の座位姿勢バランスが崩れる
- 看護・介護援助に対して抵抗する
- せん妄、意識レベルの変化がある
- 状態が悪い時でも普段と同じような行動をする
引用文献:鈴木みずえ 認知症高齢者の転倒予防:認知症高齢者の視点からの転倒予防のエビデンスと実践 日本転倒予防学会誌 Vol2,No3:3-9 2016
認知症は様々な視点でのアプローチが必要だと思われます。予測される動きから地道にひとつずつ対策を考えていきましょう。さらに認知症に関しての詳細は以下の記事をご参照下さい。
+α 年齢について
加齢についての対策は難しい点はありますが、高齢者になるにつれ転倒リスクは増えるのも事実です。下の図をみてください。
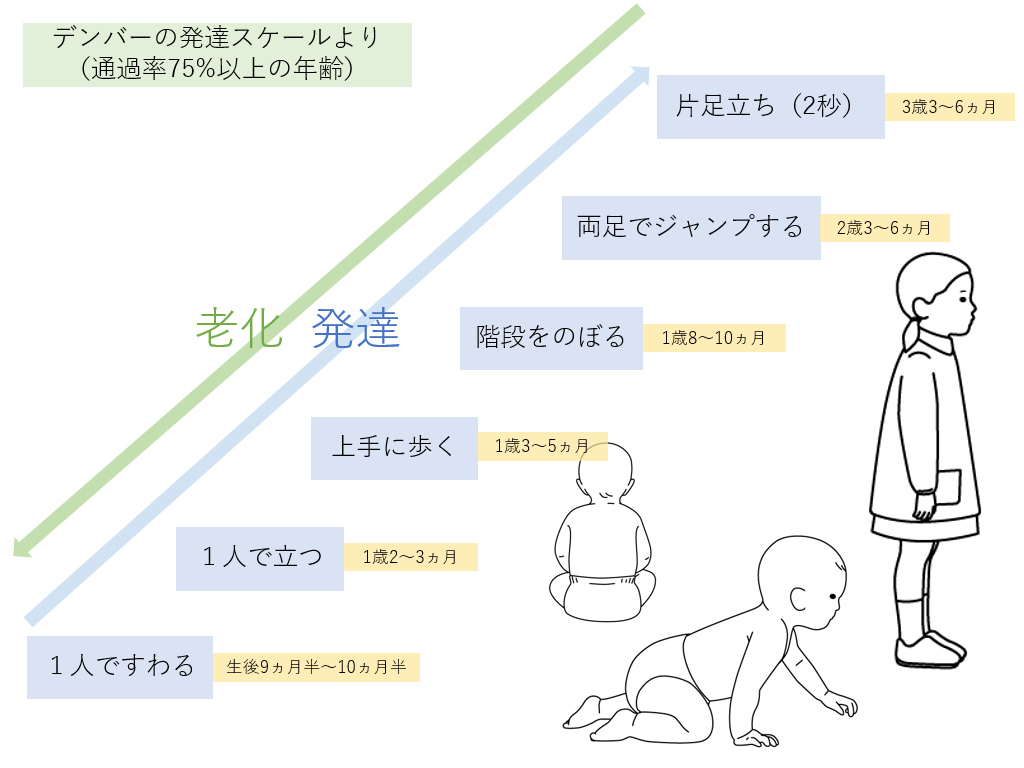
生まれてからの赤ちゃんは徐々に歩けますが、よく転倒します。10秒以上の片脚立ちが可能となるのは4-5歳頃であり、小学生くらいでやっと歩行として安定してきます。
老化はこれと反対の方向に動いていくイメージです。徐々に片足立ちができなくなり、ジャンプや階段なども少しずつできなくなります。歩行は可能ですが、転倒しやすくなっていきます。しかし、赤ちゃんと高齢者では何が違うでしょうか?
それは歩行に関しての補助具が使用できるかどうかです。また、転倒しないような工夫も高齢者の方が自己にて考えて行う事ができます。老化により力は落ちても、転倒しないような工夫を常に考えてしていくことで転倒予防が成り立ちます。
“転倒“は予防するもの
対策が考えられる10個の原因について考えてみました。最初にも書いたように人生で一度も転倒しない人はいません。転倒してもまた起きればよいのです。骨折など何が起ころうとどんな状況でもできる転倒予防策はあります。今回お伝えしたベスト10は重要なものです。転倒予防を考える際には、最低限注目して評価しましょう。




